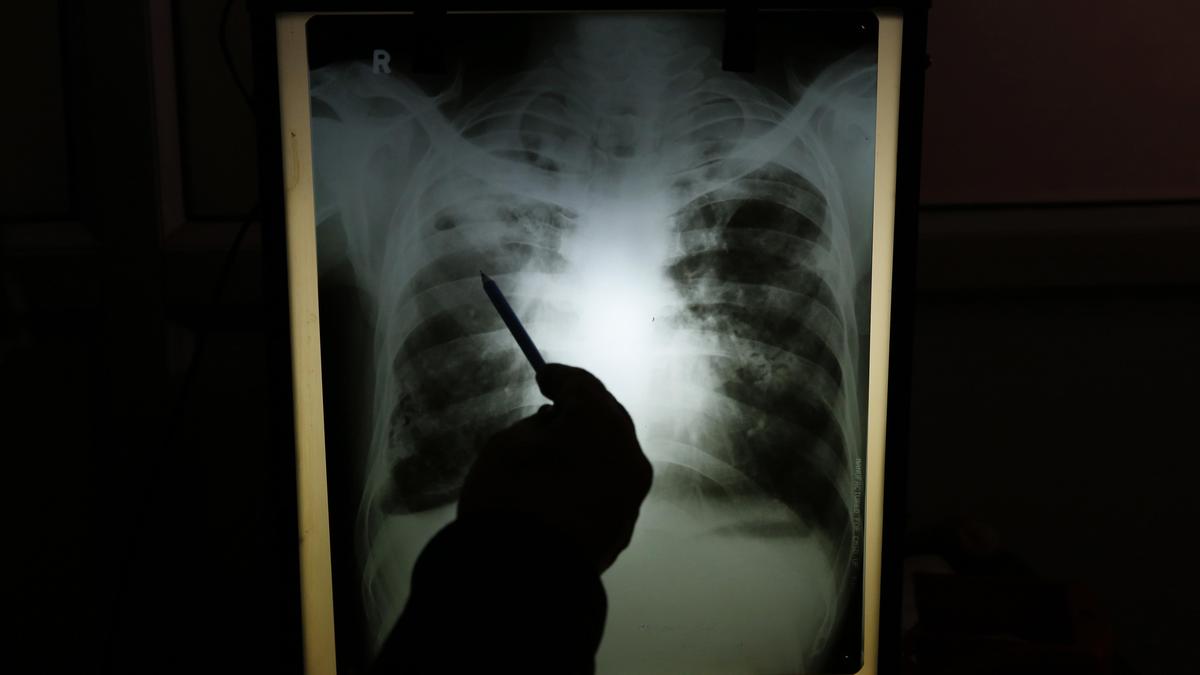
भारत अक्सर तपेदिक को ख़त्म करने की बात करता है. अभियान, लक्ष्य, डैशबोर्ड और घोषणाएँ राष्ट्रीय कथा पर हावी हैं। फिर भी इस व्यापक टीबी चर्चा के अंतर्गत, दवा-प्रतिरोधी टीबी (डीआर-टीबी), बीमारी के सबसे घातक रूपों में से एक, एक उपेक्षित सार्वजनिक स्वास्थ्य आपातकाल बनी हुई है। विश्व स्वास्थ्य संगठन की वैश्विक तपेदिक रिपोर्ट, 2025 प्रगति दर्शाती है: भारत में टीबी की घटनाओं में 21% की कमी, और उपचार कवरेज में 53% से 92% तक सुधार हुआ है। लेकिन इन लाभों के भीतर भी संकट के संकेत हैं। भारत में हर साल लगभग 1,00,000 टीबी के मामलों का अभी भी पता नहीं चल पाता है, जिससे समुदायों के माध्यम से चुपचाप संक्रमण फैलता रहता है। भारत दुनिया के डीआर-टीबी बोझ का लगभग एक चौथाई हिस्सा है, अनुमानित 1.3-1.5 लाख नए डीआर-टीबी मामले सालाना सामने आते हैं (डब्ल्यूएचओ, 2025)। इनमें से कई व्यक्तियों को निदान और उपचार शुरू करने में देरी, बिगड़ती प्रतिरोधक क्षमता और ड्राइविंग ट्रांसमिशन का सामना करना पड़ता है।
हर आँकड़े के पीछे एक उथल-पुथल भरी जिंदगी है, एक युवा कर्मचारी अपनी नौकरी खो रहा है क्योंकि इलाज जारी रखने के लिए वह इतना कमजोर हो गया है, एक माँ जो नशीली दवाओं के कारण सुनने की क्षमता में कमी के कारण अपने बच्चे को सुन नहीं पाती है, एक छात्र जो बार-बार अस्पताल में भर्ती होने के बाद चुपचाप कॉलेज छोड़ देता है। डीआर-टीबी तब उभरती है जब टीबी बैक्टीरिया सबसे शक्तिशाली प्रथम-पंक्ति दवाओं के प्रति प्रतिरोधी हो जाता है। इसके बाद जो होता है वह केवल एक लंबा उपचार कार्यक्रम नहीं है, बल्कि एक मौलिक रूप से अलग बीमारी है: महीनों या वर्षों तक चलने वाले कठोर, विषाक्त आहार, कम इलाज दर और उच्च मृत्यु दर। डीआर-टीबी कोई परिधीय चुनौती नहीं है; यह एक बढ़ता हुआ ख़तरा है जो टीबी ख़त्म करने की दिशा में भारत की प्रगति को उलटने में सक्षम है।
असमान तैयारी
इसके बावजूद, स्वास्थ्य-प्रणाली की तैयारी असमान बनी हुई है। जबकि सार्वभौमिक सीबीएनएएटी परीक्षण घोषित लक्ष्य है और एक्सपर्ट और ट्रूनैट जैसी प्रौद्योगिकियां देश भर में बड़े पैमाने पर जारी हैं, विशेष रूप से दूरदराज के क्षेत्रों में इनका उपयोग असंगत है। दवा-प्रतिरोध परीक्षण में देरी के कारण रोगियों को विशेष रूप से निजी क्षेत्र में अनुभवजन्य प्रथम-पंक्ति आहार पर रखा जाता है, जिससे प्रतिरोधी उपभेदों का संचरण जारी रहता है। एक बार निदान हो जाने के बाद भी, उचित देखभाल तक पहुंच भूगोल और सामाजिक आर्थिक स्थिति पर काफी हद तक निर्भर करती है। शहरी केंद्र विशेषज्ञ सेवाएं और नियमित निगरानी प्रदान कर सकते हैं, लेकिन ग्रामीण मरीज़ अक्सर देखभाल में बने रहने के लिए लंबी दूरी की यात्रा करते हैं, वेतन खो देते हैं और कर्ज लेते हैं। दूसरी पंक्ति की दवाओं का स्टॉक-आउट, खंडित रेफरल रास्ते, और सार्वजनिक और निजी सुविधाओं के बीच लगातार विभाजन उपचार की निरंतरता को बाधित करता है।
इलाज अपने आप में एक लड़ाई है. गंभीर मतली, जोड़ों का दर्द, सुनने की हानि, मानसिक दुष्प्रभाव और अत्यधिक थकान रोगियों को उनकी सीमा तक धकेल देती है। जबकि नए ऑल-ओरल, BPaLM जैसे छोटे आहार पेश किए जा रहे हैं और सहनशीलता में सुधार करते हैं, सभी पात्र रोगियों के लिए समान पहुंच सुनिश्चित करने के लिए स्केल-अप में तेजी लानी चाहिए। संरचित सहायता प्रणालियों, मानसिक स्वास्थ्य देखभाल, पोषण संबंधी सहायता और आय सुरक्षा के बिना, रोगियों को अलगाव में जटिल नियमों का पालन करने के लिए छोड़ दिया जाता है। कमजोर डेटा सिस्टम और असंगत रिपोर्टिंग, विशेष रूप से निजी क्षेत्र से, संकट के वास्तविक पैमाने को अस्पष्ट करते हैं। निक्षय पोर्टल जैसे कदम, जो दोनों क्षेत्रों से सभी टीबी मामलों की ऑनलाइन अधिसूचना को अनिवार्य करते हैं, वास्तविक समय की निगरानी में सुधार कर रहे हैं, लेकिन कमियां बनी हुई हैं।
डीआर-टीबी उन सामाजिक असमानताओं को भी दर्शाता है जो भारत में स्वास्थ्य परिणामों को आकार देते हैं। गरीबी, खाद्य असुरक्षा, भीड़भाड़ वाले घर, कलंक और अनिश्चित आजीविका सभी भेद्यता बढ़ाते हैं और उपचार के पालन को जटिल बनाते हैं। डीआर-टीबी वहां सबसे तेजी से फैलता है जहां लोगों को सबसे कम सुरक्षा मिलती है। इस उपेक्षा के परिणाम विनाशकारी हैं – रोकी जा सकने वाली मौतें, स्थायी विकलांगताएं, दीर्घकालिक मनोवैज्ञानिक आघात, विनाशकारी स्वास्थ्य व्यय (विशेषकर निजी देखभाल चाहने वालों के बीच), आय में कमी, और बढ़ती अंतरपीढ़ीगत गरीबी। सार्वजनिक स्वास्थ्य के दृष्टिकोण से, अनियंत्रित डीआर-टीबी प्रतिरोध को तेज करता है, जिससे भविष्य खतरे में पड़ जाता है जहां आज की दूसरी पंक्ति की दवाएं भी विफल हो जाती हैं, जिससे कार्यबल उत्पादकता, आर्थिक स्थिरता और राष्ट्रीय स्वास्थ्य सुरक्षा को खतरा होता है।
राजनीतिक और वित्तीय प्रतिबद्धता
भारत को अब निर्णायक राजनीतिक और वित्तीय प्रतिबद्धता की आवश्यकता है। डीआर-टीबी को राष्ट्रीय आपातकाल के रूप में मान्यता दी जानी चाहिए और इसका इलाज किया जाना चाहिए। निदान, दूसरी पंक्ति की दवाओं, समुदाय-आधारित देखभाल, मनोसामाजिक सेवाओं और मजबूत अनुवर्ती प्रणालियों में निवेश समस्या के पैमाने से मेल खाना चाहिए। टीबी से पीड़ित प्रत्येक व्यक्ति के लिए सार्वभौमिक अग्रिम दवा-प्रतिरोध परीक्षण गैर-परक्राम्य होना चाहिए। साथ ही, नई, छोटी, सुरक्षित व्यवस्थाओं को अपनाना और तेजी से बढ़ाना एक राष्ट्रीय प्राथमिकता बननी चाहिए।
गुप्त टीबी संक्रमण (एलटीबीआई) की पहचान और उपचार के साथ-साथ घरेलू और करीबी संपर्कों, विशेषकर बच्चों के बीच सक्रिय मामले का पता लगाना, संचरण के चक्र को तोड़ने में महत्वपूर्ण होगा। देखभाल मॉडल को उत्तरजीवी-केंद्रित प्रणालियों की ओर निर्णायक रूप से स्थानांतरित करना चाहिए जो डीआर-टीबी देखभाल के मुख्य घटकों के रूप में मानसिक स्वास्थ्य सहायता, पोषण सुरक्षा, आय सुरक्षा और समुदाय-आधारित पालन तंत्र को शामिल करते हैं। निजी क्षेत्र, जहां कई टीबी रोगी पहले देखभाल चाहते हैं, को पूरी तरह से एकीकृत किया जाना चाहिए और अनिवार्य रिपोर्टिंग, मानकीकृत उपचार प्रोटोकॉल और लागू करने योग्य जवाबदेही के माध्यम से सामान्य मानकों पर रखा जाना चाहिए। मौजूदा सार्वजनिक-निजी भागीदारी मॉडल आशाजनक दिखते हैं; उन्हें अधिक योग्य केंद्रों तक विस्तारित करने से सार्वजनिक प्रणाली पर बोझ कम हो सकता है और समग्र रूप से गुणवत्तापूर्ण टीबी देखभाल तक पहुंच में सुधार हो सकता है।
डीआर-टीबी के आसपास व्याप्त चुप्पी और कलंक को भी खत्म करना उतना ही जरूरी है। कलंक देखभाल में देरी करता है, बचे लोगों को अलग-थलग कर देता है और मानसिक संकट को गहरा कर देता है। मीडिया संस्थानों, नीति निर्माताओं और सार्वजनिक एजेंसियों को डीआर-टीबी पर राष्ट्रीय ध्यान बनाए रखने, जागरूकता पैदा करने और रोकथाम, परीक्षण और उपचार के बारे में बातचीत को सामान्य बनाने में मदद करनी चाहिए। दृश्यता वैकल्पिक नहीं है; यह एक सार्वजनिक स्वास्थ्य अनिवार्यता है। जो संकट छिपे रहते हैं उन्हें शायद ही कभी वह तात्कालिकता मिलती है जिसके वे हकदार होते हैं।
भारत में डीआर-टीबी को ख़त्म करना संभव है। विज्ञान मौजूद है. उपकरणों में सुधार हो रहा है. बचे हुए लोग और समुदाय लगातार नेतृत्व कर रहे हैं। जो अनिश्चित बना हुआ है वह राजनीतिक संकल्प है। भारत के पास अब शुरुआती जांच, सुरक्षित उपचार, समग्र समर्थन और प्रतिबद्ध पालन के माध्यम से अपने लोगों की रक्षा करने का अवसर है। प्रश्न सरल है: क्या हम डीआर-टीबी का इलाज टीबी कार्यक्रम के फ़ुटनोट के रूप में नहीं बल्कि पहले से ही मौजूद स्वास्थ्य आपातकाल के रूप में करना चुनेंगे?
चपल मेहरा एक सार्वजनिक स्वास्थ्य विशेषज्ञ और सर्वाइवर्स अगेंस्ट टीबी (एसएटीबी) के संयोजक हैं, जो टीबी और संबंधित सह-रुग्णताओं पर काम करने वाले बचे लोगों, अधिवक्ताओं और विशेषज्ञों का एक समूह है। व्यक्त किये गये विचार व्यक्तित्व हैंएल
प्रकाशित – 24 मार्च, 2026 12:12 पूर्वाह्न IST